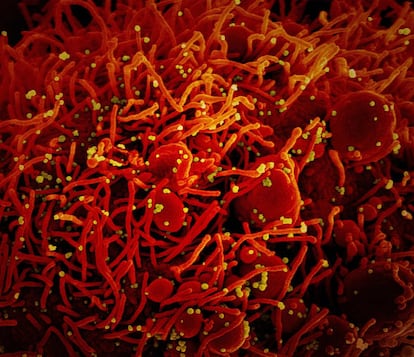
Os mistérios do SARS-CoV-2, um bicho perverso
O novo coronavírus já acabou com mais de meio milhão de vidas e continua por aí, esperando que baixemos a guarda. E hoje ainda há mais incógnitas do que certezas. Um dos mistérios é por que muitos contagiados nem notam que estão infectados, enquanto outros acabam sendo levados para o túmulo

Ele deixou atônitos tanto os virologistas e epidemiologistas como os médicos em geral. Os dois primeiros, pela forma rápida e furtiva que tem de se expandir, e os outros, pelos estragos que provoca no organismo. Definitivamente, o SARS-CoV-2, causador da covid-19, é um bicho perverso. Embora a economia tenha sido paralisada para impedir os contágios, ele já acabou com mais de meio milhão de vidas e continua por aí, esperando que baixemos a guarda. E hoje ainda há mais incógnitas do que certezas. Um dos mistérios é por que muitos contagiados nem notam que estão infectados, enquanto outros acabam sendo levados para o túmulo.
Desde que foi detectado na cidade chinesa de Wuhan no final de dezembro, sempre seguiu em frente. Este coronavírus acabou sendo muito pior do que se pensava. Começando pelos sintomas. Aos sinais de febre, tosse seca e cansaço, foi preciso acrescentar outros, como dispneia, cefaleia, coriza, irritação da garganta, dor nas articulações, diarreia, dores musculares e, mais tarde, quando a infecção chegou à Europa, um novo e inesperado sintoma, a perda de olfato, porque é nas fossas nasais que o vírus se esconde nos primeiros dias e onde constrói sua primeira fábrica de replicantes.
Os vírus são organismos que não podem se reproduzir por conta própria. Precisam de uma célula para sobreviver, um hospedeiro no qual se replicar. E sua existência está marcada por um dilema darwiniano: se se reproduzem muito, acabam matando o organismo que os aloja, de modo que, para poder sobreviver como espécie, precisam infectar rapidamente outro hospedeiro. No entanto, se sua expansão na comunidade é tão vigorosa que mata rápido e se espalha muito, muitos dos hospedeiros morrem, e os que sobrevivem geram imunidade, o que faz com que suas possibilidades de perdurar também fiquem comprometidas.
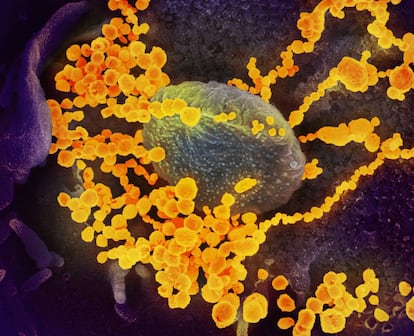
Embora este coronavírus seja muito parecido geneticamente com seus antecessores — o da SARS de 2002 e o da MERS de 2012 —, apresenta pequenas alterações que o tornam menos letal, mas mais infeccioso. Com uma taxa de mortalidade de 13% e 30%, respectivamente, aqueles vírus eram muito agressivos, mas naquela virulência estava sua debilidade: infectavam muitas células e produziam rapidamente sintomas que chamavam a atenção. Isso permitiu identificar os afetados, isolá-los e cortar as cadeias de transmissão de forma que quando o vírus da SARS (sigla em inglês de Síndrome Respiratória Aguda Grave) desapareceu, em maio de 2003, havia infectado apenas pouco mais de 8.000 pessoas.
Para nossa desgraça, este coronavírus demonstrou ser mais insidioso. Christian Drosten, o virologista alemão que ajudou a identificar o vírus da SARS, confessou que o SARS-CoV-2 o surpreende desde o primeiro dia. Drosten dirige a luta contra a pandemia na Alemanha e tem precisado agir com o inquietante dissabor de ver que sempre está a um passo atrás do vírus. Agora sabe o motivo: mais da metade dos contágios ocorrem na fase assintomática. Um terço dos infectados convive com o vírus e o transmite sem chegar a perceber, e os demais podem se contagiar vários dias antes de ter sintomas. Quando aparece a tosse ou a febre, já é tarde demais.
Para Albert Bosch, presidente da Sociedade Espanhola de Virologia, o grande mistério é por que o vírus não causa nenhum sintoma em um terço dos infectados, enquanto que em cerca de 20% desencadeia um cataclismo. Pouco a pouco, os cientistas vão descobrindo como isso ocorre, mas não o fator desencadeador. O coronavírus é uma cápsula microscópica de material genético rodeada de espículas compostas por uma substância, a proteína S, que combina muito bem com outra proteína da membrana celular, a ACE2, de modo que, quando entram em contato, é como se uma chave desesperada encontrasse a fechadura que estava procurando. O novo coronavírus apresenta uma pequena mutação em relação a seus antecessores, que faz com que a fusão entre a partícula viral e a membrana celular seja muito mais fácil. Por isso, é mais contagioso. As proteínas ACE2 regulam a pressão arterial e estão presentes nas células de muitos órgãos, atuando como as passagens secretas das fortalezas antigas: na maioria dos casos, os cercos que tinham sucesso o alcançavam não porque os atacantes derrubassem as muralhas com suas catapultas, mas porque alguém de dentro abria a porta para eles. Através das ACE2, o SARS-CoV-2 tem caminho livre para atacar o pulmão, os rins, o coração, o fígado, o cérebro ou o sistema vascular.
Assim que entra na célula, o vírus sequestra sua maquinaria e começa a se replicar. Primeiro nas fossas nasais e depois na garganta, por isso 43% dos pacientes sofrem perda de paladar e olfato. Como é um vírus respiratório, um de seus primeiros destinos serão os pulmões, onde pode provocar uma forma grave de pneumonia bilateral. Mas logo se viu que essa não era a única afetação. Os pacientes da UTI necessitavam não só de respiradores, mas também de aparelhos de diálise, transfusões e outros suportes vitais. Em seus 33 anos de prática clínica, o professor Miquel Ferrer nunca tinha visto nada parecido. Os prontuários que revisava como responsável pela unidade de terapia intensiva respiratória do hospital Clínic de Barcelona eram cada vez mais complexos e volumosos.
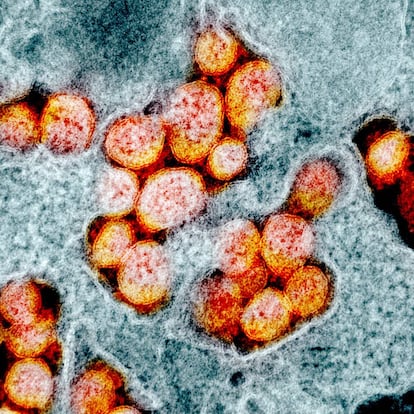
Os pacientes que pioravam eram majoritariamente pessoas idosas com patologias anteriores ou imunodeprimidas. Seu sistema imunológico era tão fraco que nem podiam se levantar. É como uma gripe, chegou-se a dizer no início. Mas a covid-19 não é como uma gripe. Logo se viu que um grupo significativo de pacientes de todas as idades, sem vulnerabilidade aparente, começava a piorar de forma rápida e notória por volta do oitavo ou nono dia. Com o tempo, observou-se que grande parte desses pacientes tinha obesidade, diabetes ou hipertensão, patologias que não são graves, mas, na presença do vírus, podiam desencadear um processo fatal.
A chave, segundo Miquel Ferrer, não é que o sistema imunológico seja muito fraco, e sim o contrário: o vírus desencadeia nestes casos uma reação imunológica tão desproporcional, uma resposta inflamatória tão exacerbada, que acaba danificando os órgãos que tenta proteger. É a tristemente famosa tempestade de citocinas. O doutor Ferrer tinha visto respostas desse tipo em pessoas jovens antes da covid-19, mas eram casos excepcionais. Pela análise de restos congelados, sabe-se que essa tempestade de citocinas também foi o motivo de a gripe de 1918 ter sido tão catastrófica.
As citocinas são substâncias que o organismo secreta quando percebe que está ocorrendo uma agressão externa. Fazem parte da resposta inflamatória com a qual ele se defende. Controlam a ação dos linfócitos T e dos macrófagos contra o invasor, e quando este resiste, estimulam o sistema imunológico a produzir mais e mais citocinas. Nesse ponto, costumam aparecer sintomas como febre ou inflamação. Na maioria dos processos infecciosos, a batalha acaba com a morte do agente patogênico. No entanto, em alguns casos de covid-19, o processo se descontrola e leva à falência dos órgãos afetados.
No caso dos pulmões, essa resposta inflamatória excessiva provoca um acúmulo de restos de células imunológicas que acaba danificando os alvéolos, elemento crucial para a respiração. Mas como será que a diabetes, a obesidade ou a hipertensão influi nessa cascata de reações? Ainda não se sabe, mas Miquel Ferrer lembra que o excesso de tecido adiposo provoca um estado de inflamação crônica de baixa intensidade que é a causa da deterioração orgânica que sofrem os obesos, e que a diabetes do adulto está associada com bastante frequência à obesidade. Quanto à hipertensão, é um fator de risco muito comum para doenças cardiovasculares que também envolvem processos inflamatórios.
A resposta imunológica exagerada também causa danos no sistema vascular. Um dos fenômenos mais inquietantes da covid-19 é que ela desencadeia processos trombóticos. A inflamação afeta o endotélio, o tecido que reveste a parede interna dos vasos sanguíneos, e entre os mais de 150 mediadores inflamatórios gerados pela resposta imunológica está a liberação de fatores coagulantes do sangue. Neurologistas do Hospital Geral de Massachusetts explicaram ao jornal The Washington Post que, enquanto operavam um paciente para dissolver um coágulo cerebral, podiam observar na tela como se formavam, em tempo real, novos coágulos. Estavam perplexos: aquilo mostrava o quanto o processo desencadeado pelo vírus é rápido e devastador.
À medida que a pandemia lotava as UTIs, os neurologistas tinham cada vez mais trabalho, Juan García Moncó, chefe do serviço de neurologia do hospital de Basurto, em Bilbao, observou que o número de incidências era superior ao habitual nessas unidades. Também não era normal ver derrames em pacientes de 30 anos. Era evidente que a pandemia provocava acidentes vasculares mais graves do que o habitual em pacientes mais jovens do que o normal. Isso foi confirmado depois pelo estudo que García Moncó dirigiu sobre as manifestações neurológicas nos 100 primeiros pacientes atendidos em seu hospital.
A lista é longa. Entre as menos graves e mais frequentes estão dor de cabeça, dores musculares difusas, cansaço extremo e a já mencionada perda de olfato, que pode persistir depois da alta. Nos casos graves, a covid-19 provoca uma doença tromboembólica venosa que pode ser catastrófica, pois o trombo, ou coágulo, pode ir parar no pulmão e, às vezes, no cérebro. E, caso se forme em uma artéria, pode provocar um infarto. García Moncó assinala que a formação de trombos ocorre mais nos pacientes mais graves, mas também houve casos nos menos graves, até mesmo depois da alta. O caso do líder do partido espanhol Vox, Javier Ortega Smith, que teve que voltar a ser internado por uma embolia pulmonar, não é algo isolado. Um estudo realizado em Wuhan concluiu que 20% dos doentes internados desenvolvem trombose.
Alguns amigos de uma paciente que tinha ficado internada cinco semanas na UTI do Hospital del Mar de Barcelona ficaram surpresos, dias atrás, ao receber estranhas mensagens de celular. A mulher, de 65 anos, tinha estado à beira da morte, com uma insuficiência respiratória grave que forçou os médicos a entubá-la, a sedá-la e a submetê-la a uma traqueotomia. Seus rins pararam de funcionar e ela precisou de diálise. Ao sair da UTI, estava muito fraca e mal podia se mover. Quando recebeu o telefone para se comunicar, começou a enviar mensagens pedindo ajuda, afirmando que os médicos queriam matá-la. Tudo isso também faz parte do quadro. García Moncó confirma que a desorientação, a ansiedade e os delírios são parte das alterações provocadas pelo vírus.
A resposta imunológica exagerada provoca, em alguns casos, encefalopatia, uma inflamação grave do cérebro, além de crise epiléticas que podem ser reversíveis, mas também repetidas e resistentes ao tratamento. E já foram relatados muitos casos de outra consequência neurológica inquietante e insidiosa: paralisia de membros. Entre alguns dias e três semanas depois da internação, pode aparecer uma polineurite que danifica os nervos e enfraquece a musculatura dos braços e pernas. É a temida síndrome de Guillain-Barré. Ela é desencadeada por uma resposta imunológica fora do normal que danifica a bainha de mielina que protege os nervos. Os primeiros sintomas costumam ser formigamento e fraqueza nas extremidades.

Em 18 de abril, causou alarme um vídeo da emissora chinesa BTV Entertainment Channel no qual apareciam dois médicos do hospital central de Wuhan afetados pela covid-19, o urologista Yi Fan e o cardiologista Hu Weifeng. Quando saíram do coma, sua pele tinha escurecido tanto que pareciam de raça negra. Com o tempo, recuperaram seu aspecto normal e não houve mais sequelas além das psicológicas. Não se sabe de nenhum outro caso. Alguns especialistas atribuem isso a uma insuficiência hepática, mas outros consideram que pode ser um efeito colateral do tratamento com hidroxicloroquina que receberam.
O coronavírus não muda a cor da pele, mas provoca efeitos dermatológicos. Quando a pandemia atingiu a Lombardia, pediatras italianos relataram à revista European Journal of Pediatric Dermatology uma estranha síndrome em crianças e adolescentes, denominada “dedos do pé de covid-19”, com manchas vermelhas ou roxas na sola ou nas laterais do pé. Um estudo coordenado pelo dermatologista Ignacio García Doval com a participação de 25 especialistas espanhóis conclui que esses efeitos na pele são relativamente frequentes e em alguns casos bastante evidentes. Entre eles, chamam a atenção lesões muito parecidas com as frieiras que aparecem nas mãos e nos pés e casos de livedo reticular nas pernas, o que no passado era frequente entre quem utilizava braseiros para se aquecer.
Todas essas manifestações transformaram as UTIs em uma trincheira na qual médicos e enfermeiros exaustos travam uma guerra com o vírus. Em muitos casos o vírus venceu, mas em muitos outros eles ganharam. Miquel Ferrer lembra que os pacientes salvos são muito mais numerosos do que os falecidos. E que muitos sobreviveram depois de passar até 50 dias na UTI e de superar a terrível tempestade de citocinas, alguns deles de idade avançada.