O preço de um remédio agrava seus efeitos colaterais: assim funciona o efeito nocebo
Sugestionado, paciente pode sentir dor mesmo que o tratamento não tenha nenhum princípio ativo

Em 2003, um experimento com 100 homens demonstrou como o cérebro nos engana. Todos eles sofriam de uma doença coronária, e todos eram tratados com o betabloqueador Atenolol. Um terço deles não sabia o que estava tomando. Outro terço foi informado sobre o nome do medicamento e para que servia. O terceiro grupo foi advertido sobre o risco de sofrer disfunção erétil. No primeiro grupo, só um dos pacientes efetivamente sofreu problemas de ereção; no segundo grupo, foram cinco. Já entre os que conheciam o efeito secundário, um terço (11 indivíduos) acabaram realmente enfrentando esse transtorno. Os cientistas chamaram isso de efeito nocebo, o contrário do placebo.
“Nocebo se refere a qualquer efeito negativo resultante de um tratamento simulado. Pode ser a piora de um sintoma ou a aparição de efeitos secundários”, diz a pesquisadora Alexandra Tinnermann, da Clínica Universitária de Hamburgo-Eppendorf (Alemanha). A cada pesquisa sobre esse fenômeno, 1.000 outras são feitas a respeito do efeito placebo. Além de agravar o estado de muitos doentes, o efeito nocebo está atrapalhando boa parte da pesquisa e gera dilemas na prática médica.
Junto a um grupo de colegas, Tinnermann comprovou que um dos fatores capazes de favorecer a aparição do efeito nocebo é o preço do tratamento. “Nos estudos sobre o placebo, observou-se que quanto mais cara é uma medicação, maior o efeito placebo, o que sugere que, na mente das pessoas, o medicamento caro é visto como sendo mais potente que o barato. O mesmo parece acontecer com o efeito nocebo. Achamos que as pessoas acreditam que um fármaco potente também seja mais forte na hora de causar efeitos secundários”, explica a cientista alemã.
“Nocebo se refere a qualquer efeito negativo resultante de um tratamento simulado”
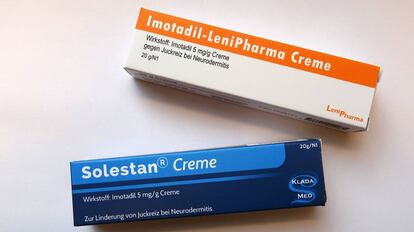
Para comprovar isso, desenharam duas caixas para uma pomada contra a dermatite atópica. Uma das caixas (de cor laranja) passava uma imagem mais humilde do remédio que a azul, com um desenho mais cuidado. Essa impressão sobre o preço e aparência dos remédios foi confirmada num teste com 100 pessoas alheias à experiência – a maioria deduziu que a pomada da caixa azul era mais cara.
Para testar o novo medicamento, 50 pessoas foram divididas em dois grupos. Metade recebeu aplicações da pomada de embalagem laranja; a outra metade, da embalagem azul. Também foi aplicada uma terceira pomada como controle a experiência. O primeiro grupo foi informado de que estava sendo testada uma versão barata do fármaco, e o segundo ouviu que se tratava do teste de uma versão mais sofisticada. Assim, os responsáveis pela experiência queriam reforçar a impressão causada pelas caixas. Em ambos os casos, eles também informaram aos pacientes que o produto provocaria um ardor que talvez fosse doloroso. O creme era aplicado num emplastro.
Na verdade, era o próprio emplastro que fazia arder, pois as três pomadas eram feitas da mesma substância, sem nenhum princípio ativo. Entretanto, como mostram os resultados do estudo, publicados na Science, os voluntários que receberam a pomada da caixa azul disseram sentir muito mais dor. E isso que a temperatura foi a mesma para todos.
“Os estudos sobre o nocebo demonstram que um sintoma pode ser amplificado ou piorado pelas expectativas negativas”, comenta Luana Colloca, professora da Universidade de Maryland (EUA) e pesquisadora dos fenômenos placebo e nocebo, mas que não participou do estudo em questão. “Por exemplo, os participantes de um estudo podem sentir uma dor insuportável quando experimentam um estímulo que foram condicionados a crer que será extremamente doloroso, mesmo que o estímulo tenha sido programado para provocar um nível médio de dor. Pode parecer um truque da mente, mas agora sabemos que um sistema psiconeurobiológico de modulação da dor intervém, conectando as expectativas de alívio ou piora da dor com a liberação ou bloqueio de opioides endógenos”, acrescenta.
As expectativas sobre um tratamento ativam a liberação de substâncias endógenas que aliviam ou aumentam a dor
A pesquisa de Tinnermann mostra como esse processo se dá em nível neurológico. Ao mesmo tempo em que o ensaio transcorria, os cientistas registraram a atividade cerebral dos participantes. “O córtex pré-frontal, onde se acredita que geramos as expectativas negativas, afetou regiões cerebrais mais profundas, como o tronco cerebral e inclusive a medula espinhal”, escreveram os autores. Todo o sistema principal da dor se viu ativado pelo valor que os indivíduos atribuíam aos cremes. “Mais ainda, a comunicação entre essas regiões foi modulada pelo preço da medicação”, acrescenta o estudo.
“As reações placebo e nocebo são muito comuns no contexto dos testes clínicos”, recorda Colloca. O problema é que eles estão afetando a própria pesquisa médica. “Nos últimos cinco anos, mais de 1.000 ensaios clínicos sobre medicina da dor não conseguiram encontrar novos tratamentos porque o princípio ativo não melhorava os resultados do placebo de controle”, revela. Isso representa um grande gasto financeiro. E ela se pergunta se não seria melhor aprender a aproveitar o poder desses efeitos. “Compreender o efeito placebo poderia nos ajudar a reduzir o crescente gasto sanitário e a combater problemas sistêmicos como o abuso na prescrição de opioides e a dependência”, conclui a pesquisadora italiana.
Mas o efeito nocebo gera outro dilema: informar ou não o paciente sobre os possíveis efeitos do tratamento. Em maio, a revista médica The Lancet publicou o maior estudo já feito sobre o efeito nocebo. Mais de 10.000 pessoas usaram durante três anos o medicamento Atorvastatin, que serve para reduzir o colesterol em pessoas com risco coronário, sem saber o que estavam tomando. Ao final desse período, os dois grupos tiveram a mesma percentagem de debilidade e dor muscular, um dos possíveis efeitos secundários. Numa segunda fase de dois anos, os pacientes ficaram sabendo o nome do remédio: os casos de dores musculares aumentaram 41%. O problema é que o paciente tem o direito de saber o que está tomando, mesmo que isso reduza a eficácia do tratamento ou agrave seus efeitos secundários.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.










































