Como acaba a pandemia? E por que mais especialistas estão otimistas?
Especialistas acham que o coronavírus circulará sempre, mas acreditam que nossa imunidade será duradoura e nos protegerá de adoecer com gravidade. Uma incógnita é saber exatamente quanto


Aviso aos leitores: o EL PAÍS mantém abertas as informações essenciais sobre o coronavírus durante a crise. Se você quer apoiar nosso jornalismo, clique aqui para assinar.
Hoje escrevo sobre o futuro da covid-19. Na Espanha a vacinação vai de vento em popa e é inevitável pensar no que virá depois. Como vamos conviver com o vírus nos próximos anos?
Ninguém sabe com certeza como a pandemia acabará. Mas há aspectos com os quais muitos especialistas parecem concordar. Essa é minha tentativa de resumir esse consenso, levando em consideração que nada é 100% certo, de modo que é preciso lê-la com um “provavelmente” em cada frase.
- Não existirá imunidade de rebanho.
- O vírus será endêmico e circulará continuamente. Será, portanto, um problema sanitário de magnitude ‘X’.
- O lado bom? Os especialistas são otimistas com o ‘X’. Acreditam em duas coisas: (1) que a imunidade será muito boa contra a doença grave (após receber a vacina e com o fim da infecção); e (2) que será duradoura.
1. Não existirá imunidade de rebanho
Durante um tempo, se pensou que o final da pandemia poderia ser a imunidade de rebanho. Se gente suficiente estiver imunizada, por ter se vacinado e por ter se infectado, ao redor de um infectado não existiriam pessoas suficientes que permitissem a propagação do vírus. Ele se extinguiria como um fogo sem oxigênio. Mas esse cenário agora parece mais difícil. Por um lado, a variante delta é mais contagiosa, o que significa que o vírus precisa de menos pessoas suscetíveis de contraí-lo para conseguir um contágio. Por outro, ainda que as vacinas sejam excelentes nos protegendo de adoecer, não evitam a transmissão e a infecção com tanta eficiência.
A tabela (em espanhol) representa a porcentagem de pessoas que precisam ser vacinadas para ter imunidade de rebanho, em função de dois números: a transmissibilidade do vírus (R) e a eficácia das vacinas contra a transmissão (VEt). O resumo é que com as estimativas atuais, a imunidade de rebanho exigiria vacinar mais de 100% das pessoas, o que é impossível.
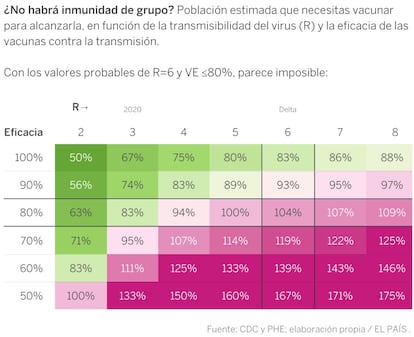
O vírus que saiu de Wuhan tinha um R de 2 ou 3, de modo que cada infectado passava a doença a duas ou três pessoas. Mas a variante delta é duplamente ou triplamente mais contagiosa (seu R estaria entre 5 e 9, segundo as últimas estimativas do Centro para o Controle de Doenças (CDC, na sigla em inglês) dos EUA). Hoje, essa transmissão também é impedida com máscaras, ventilação e distanciamento, mas na ausência dessas medidas, o único freio será a imunidade, que pode não ser suficiente. Sabemos que as vacinas reduzem muito a doença grave, mas não têm tanto sucesso para evitar a infecção, onde sua eficácia baixa, possivelmente, a 70%, de acordo com dados do Reino Unido.
- A fórmula chave é a do número reprodutivo efetivo (Re), que é a média de contágios por infectado. Esse número deve ser menor do que um para suprimir por completo o vírus: : Re = R × (1 - PV × VEt), onde R é o número reprodutivo na ausência de imunidade, PV é a população vacinada (poderíamos somar os imunes por infecção) e VEt é a eficácia da vacina para evitar contágios. Reduzir o valor de Re continua sendo positivo, porque detém a expansão do vírus, mas para que retroceda até ser suprimido é preciso um valor abaixo de um.
- Um sinal de como é difícil parar o vírus vem da Islândia: lá, desde 15 de julho, há 74% de pessoas vacinadas, mas justamente agora cresce a pior onda de contágios do país.
O que quero frisar é que a maioria dos especialistas – nem todos –, acha agora que não existirá imunidade de rebanho contra o vírus. Já em janeiro, 90% dos epidemiologistas consultados pela revista Nature diziam que era provável que se tornasse endêmico. Neste artigo do EL PAÍS, o epidemiologista Miguel Hernán diz que era “razoável” sugerir que se unirá aos quatro coronavírus endêmicos que nos causam resfriados todos os anos. Esse diagnóstico hoje é compartilhado por tantos ou mais cientistas do que em janeiro, quando o artigo foi publicado.
2. O vírus será endêmico, circulará continuamente. Será, portanto, um problema sanitário de magnitude ‘X’.
Se as vacinas não impedem a propagação do vírus e, como acontece com outros coronavírus, a imunidade natural é só temporária, os humanos e o SARS-CoV-2 alcançaremos um equilíbrio: passaremos da fase pandêmica à fase endêmica. O vírus circulará periodicamente entre nós causando surtos menores, talvez sazonais, e provavelmente – e isso é fundamental – de doença leve. Nós nos infectaremos novamente com o vírus a cada poucos anos. Em um mundo quase ideal, a situação pode ser tão benigna como com os quatro coronavírus que causam o resfriado comum. De fato, quem sabe se esses outros vírus, que agora nos preocupam pouco, não surgiram como grandes epidemias em algum momento do passado?
As pandemias mais recentes seguiram caminhos semelhantes: se tornaram menos graves após alguns anos (talvez porque nosso sistema imunológico aprendeu, porque os vírus mutaram para perder letalidade, ou pelos dois fatores). Mas são precedentes parciais, porque eram epidemias de gripe, que é um vírus diferente, e ocorreram há décadas, quando não tínhamos a tecnologia que temos hoje para entendê-las completamente.
Por isso é complicado prever como será o equilíbrio endêmico. “Há muita incertezas”, me disse Tom Wenseleers, bioestatístico em Leuven, “com a queda da imunidade, com novas variantes, com a gravidade das reinfecções e a evolução de novas variantes”.
Essas incógnitas decidirão a magnitude do problema de saúde pública que será conviver com o coronavírus, essa é o ‘X’.
3. O lado bom? Os especialistas são otimistas com o ‘X’. Acreditam em duas coisas: (1) que a imunidade será muito boa contra a doença grave (após receber a vacina e com o fim da infecção); e (2) que será duradoura.
Essas duas “são perguntas centrais”, me confirmou por e-mail Jennie Lavine, pesquisadora de doenças infecciosas em Emory (EUA). Em fevereiro, a bióloga publicou na revista Science simulações de como pode ser a transição à endemicidade da covid-19, sobre a hipótese esperançosa de que se comporte como outros coronavírus humanos: “a imunidade que bloqueia a infecção cai depressa, mas a imunidade que atenua a doença é duradoura”. Se isso se cumprir, seus resultados dizem que uma vez atingida a fase endêmica, quando a primeira exposição ao vírus for na infância, o SARS-CoV-2 talvez não seja mais virulento do que o resfriado.
O otimismo de muitos especialistas vem de confiar nessa hipótese. Acham que a imunidade contra a doença grave será potente e duradoura. É importante frisar a palavra grave: sabemos que os vacinados podem se infectar e ficar doentes, mas se as reinfecções são muito mais leves, em uma altíssima porcentagem de pessoas e ocasiões, conviver com o coronavírus em 2030 será algo muito diferente do que fazê-lo em 2020.
“Sim, eu (e muitos outros) somos otimistas com a 1 e a 2”, me disse Lavine. A pesquisadora acha que os dados atuais sugerem um equilíbrio endêmico leve, mas lembra que ainda não o alcançamos.
Concorda Isabel Sola, do laboratório do coronavírus do Centro Nacional de Biotecnologia do CSIC (Conselho Superior de Pesquisas Científicas da Espanha): “Há razões para o otimismo, porque tanto a imunidade da infecção como a das vacinas protege, durante pelo menos um ano, das formas mais graves da doença”.
Por que o otimismo com (2)? Porque por enquanto a resposta imune parece boa e duradoura. “Sabemos que a imunidade das pessoas infectadas se mantém relativamente estável um ano depois. Os anticorpos caem mais nos primeiros 2-3 meses, mas depois se mantêm. E ocorre algo parecido com a resposta celular”, diz Sola. Levantar defesas duradouras é essencial a longo prazo e nesse sentido os precedentes do SARS-CoV (2003) e MERS-CoV (2012) são positivos: “Chegaram a ser encontrados linfócitos contra o primeiro SARS-CoV após 17 anos”.
- E o otimismo com (1)? Porque as vacinas estão protegendo da doença grave com grande efetividade. Segundo os dados do Reino Unido, que são dos melhores, para os vacinados a doença grave se reduziu entre 91% e 98%. Ou seja, que o impacto do vírus é de 10 a 50 vezes menor. “As infecções pós-vacina com a delta são tipicamente muito mais leves do que as primeira infecções”, me disse Lavine.
- Além disso, se acredita que a imunidade pode ser “incrivelmente protetora”. Por um lado, a reinfecção agiria como uma vacina de recordação. Por outro, o sistema imunológico ganharia habilidades com cada exposição – por exemplo, para reconhecer mais partes do vírus, além das espículas em que a vacina se baseia –, como afirmou o epidemiologista Michael Mina na New York Magazine: “É assim que nosso sistema imunológico aprende”.
4. Será como a gripe, algo mais leve ou algo pior?
A pergunta fundamental é se dentro de alguns anos conviver com a covid será um problema semelhante ao que provocam os coronavírus que causam o resfriado comum, mais parecido à gripe, ou algo ainda mais grave.
Há alguns dias, Ezra Klein fez essa pergunta a vários especialistas, que foram positivos, mais ou menos: “Se você é uma pessoa vacinada nos Estados Unidos, o risco de ter problemas com a covid é mais ou menos parecido a uma temporada normal de gripe”, disse o doutor Ashish Jha.
Wenseleers me respondeu por e-mail também otimista: “Acho que com a vacinação, a gravidade das ondas de covid pode se transformar em algo semelhante à gripe sazonal”. Mas afirma que não é algo certo: “Não vi ainda nenhuma estimativa formal de como seria exatamente o equilíbrio endêmico, porque há muitas incógnitas”.
Por isso, antes de comemorar essas perspectivas, vejo que duas cautelas são necessárias.
A primeira passa por aceitar que a gripe é um problema. É um mal cotidiano, mas isso não significa que não tenha importância: na Espanha foram hospitalizadas por gripe 50.000 pessoas em 2018 e faleceram, possivelmente, 15.000. A covid-19 acabar se tornando algo parecido à gripe pode ser um mal menor, mas não seria uma vitória completa. E mais, acho que logo surgirá outro debate: agora que todos sabemos como deter doenças infecciosas —com máscaras, ventilando e não indo trabalhar doentes —, não deveríamos pensar se é conveniente fazer mais contra a gripe?
A outra cautela é que ainda existem várias incertezas sobre como será a convivência com uma covid endêmica.
- Quão raras são as infecções graves? Sabemos que a eficácia da vacina é alta nos protegendo da hospitalização. Mas com margens que ainda vão de 91% a 98%, as implicações em um extremo e outro são muito diferentes. Se torcermos os números, as vacinas são ineficazes de 2% a 9% das vezes, o que como explicou o epidemiologista Adam Kucharski, significa multiplicar por quatro as hospitalizações em uma onda.
- Quão raro é que as crianças adoeçam? A letalidade do vírus em crianças parece “um pouco mais alta do que se estima para a gripe sazonal”, segundo Lavine. Mas se o vírus irá circular, será relevante precisar da melhor forma possível esse risco pequeno.
- A eficácia das vacinas pode decair? Sabemos que com o tempo é provável que impeçam menos os contágios (algo que já pode estar acontecendo), mas seria mais inquietante ver baixar sua eficácia contra as hospitalizações e a doença grave. Por exemplo, pode acontecer que essa proteção caia entre os idosos, pelo menos temporariamente, se seu sistema imunológico for mais lento.
Essas dúvidas são um motivo para ir devagar e não se lançar a abraçar o equilíbrio endêmico, deixando o vírus circular e nos despedindo de máscaras, distâncias e terraços. Outra questão são as pessoas sem vacinar, como disse Ed Yong na revista The Atlantic, se referindo aos EUA. Por exemplo, pensando em proteger as crianças e evitar surtos, os especialistas acham que seria preciso manter precauções na volta às aulas: “Os colégios devem continuar com medidas de mitigação – é algo que acredito firmemente”, disse Caitlin Rivers, a epidemiologista do John Hopkins.
Uma última razão para se manter em guarda são as mutações. A preocupação com elas tem sido pendular, entre o exagero e o esquecimento. Mas Lavine acha que essa é a terceira incógnita antes de se vislumbrar o equilíbrio endêmico: “o quão ‘ampla’ é a imunidade contra a doença, ou seja, quanta proteção oferece contra uma classe ampla de variantes”. Aqui os imunologistas voltam a ser otimistas, mas sem descartar que possam aparecer variantes capazes de saltar nossa resposta imunológica atual. Um relatório do painel de especialistas do Reino Unido diz que é uma “possibilidade real”. Felizmente, também traz uma boa notícia. Diz que outra “possibilidade real” é que o vírus evolua para ser menos patogênico, que cause uma doença mais leve, quando se instalar em seu hóspede: nós.
Inscreva-se aqui para receber a newsletter diária do EL PAÍS Brasil: reportagens, análises, entrevistas exclusivas e as principais informações do dia no seu e-mail, de segunda a sexta. Inscreva-se também para receber nossa newsletter semanal aos sábados, com os destaques da cobertura na semana.







































