Quem decide como devemos morrer?
Apenas seis países permitem algum tipo de eutanásia; o último deles, Canadá, acaba de aprovar uma lei


A morte continua sendo um tabu. Por isso não falamos dela. Mas quando perguntamos às pessoas se têm medo da morte, elas costumam responder que, na verdade, têm medo do sofrimento. Da dor física, claro, mas também da dor psicológica de ter que continuar vivendo em condições insuportáveis. “Sinto-me preso numa jaula”, dizia Fabiano Antoniani, um tetraplégico italiano que vivia prostrado desde que sofreu um grave acidente, em 2014, que o deixou sem visão nem mobilidade. Sabia que ainda podia viver bastante tempo, porque o organismo de um homem forte de 40 anos pode aguentar muito, mas não queria seguir assim. No final de fevereiro, Antoniani foi à Suíça – o único país, entre os seis nos quais a eutanásia (a ajuda ao suicídio) está legalizada, que admite estrangeiros. Ele mesmo, com um movimento dos lábios, acionou o mecanismo que introduziu o coquetel da morte doce em sua boca.
O caso de Antoniani se parece muito com o de Ramón Sampedro, o tetraplégico espanhol que, nos anos noventa, recorreu em vão aos tribunais para que o ajudassem a morrer. O caso ficou conhecido no mundo todo pelo filme que inspirou, Mar Adentro, protagonizado por Javier Bardem e vencedor de um Oscar. Sampedro pôde morrer finalmente em 1998 porque uma mão amiga entregou os remédios que lhe permitiram partir, embora de forma clandestina e não tão doce quanto ele teria desejado. Quase 20 anos depois, a Espanha encara de novo o debate da eutanásia. Sete Parlamentos regionais pediram que seja regulada. A Espanha se pode transformar no sétimo país – além de cinco estados dos EUA – a permitir algum tipo de eutanásia. O último deles foi o Canadá, que aprovou a lei no mês passado.
Morrer bem é certamente o desejo mais universal. Mas o conceito de boa morte não é igual para todos. Os avanços no controle do câncer e de outras doenças, que eram mortais até pouco tempo atrás, aumentaram os casos de patologias crônicas de longa evolução sem esperança de cura. Cada vez são diagnosticados mais casos de demência ou doenças degenerativas que provocam a perda progressiva das faculdades físicas e, às vezes, mentais. Dispomos de um amplo arsenal de terapias que não curam, mas que permitem prolongar a sobrevivência. O problema é que isso muitas vezes ocorre à custa de um grande sofrimento ou da perda irreparável da qualidade de vida.
A perspectiva de uma longa e penosa deterioração faz com que muitos cidadãos queiram decidir, por si sós, quando e como morrer. Nas palavras de Sampedro, existe o direito à vida, mas não a obrigação de viver a qualquer preço. Este é o princípio no qual se baseiam os que propõem a despenalização da eutanásia. Ter acesso a uma morte medicamente assistida significaria uma extensão dos direitos civis.
Não acontece um aumento da porcentagem de pedidos de eutanásia por parte de pessoas que poderiam ser consideradas em situação de vulnerabilidade
Na legislação comparada, há duas possibilidades: a eutanásia direta, que consiste em provocar a morte do paciente, normalmente por meio de injeção de fármacos que lhe garantem uma morte doce; e a ajuda ao suicídio, que facilita os meios para que o próprio paciente coloque fim à vida. Neste caso, a ação costuma ser também através de um coquetel de medicamentos de ação rápida e indolor.
É preciso esclarecer que nem a limitação do esforço nem a sedação terminal são formas de eutanásia. Ambos são procedimentos habituais na atenção médica do final da vida e cumprem plenamente os parâmetros de uma boa prática clínica. De modo algum podem ser considerados eutanásia, ainda que a sua aplicação possa encurtar a vida, normalmente em horas ou, no máximo, dias. A finalidade, neste caso, não é causar a morte, e sim evitar a dor. Portanto, não é pertinente utilizar o termo eutanásia passiva para se referir a esses processos. A eutanásia é sempre ativa, seja porque provoca diretamente a morte ou porque facilita os meios. E sempre deverá ser voluntária. Requer um pedido consciente, informado, livre e reiterado por parte do paciente.
Nos países onde a prática não está regulada, são realizados suicídios e eutanásias acobertados, com risco para os profissionais que, de maneira altruísta, alegam que, dada a necessidade existente, é melhor regulá-la. A ausência de regulação faz com que algumas pessoas com doenças degenerativas de longa evolução se suicidem quando ainda poderiam viver um tempo em boas condições. Preferem colocar fim à sua vida quando ainda podem fazer isso por si próprias, temendo perder o controle com a progressão da doença. Têm medo de ficar presas, sem escapatória possível, num corpo deteriorado que lhes faça sofrer.
Na Europa, as pessoas que querem evitar essa deterioração possuem duas opções: ir para a Suíça ou procurar um amigo médico que o ajude. Também podem recorrer à Internet, onde não é difícil conseguir os remédios necessários. Em muitos casos, o fato de ter a certeza de que poderão morrer quando quiserem já significa um alívio que permite chegarem ao final natural da vida.
Romper o tabu da morte exige poder falar com naturalidade dela. A regulamentação da eutanásia precisa de uma deliberação informada, distante dos apriorismos e dos sectarismos ideológicos. Sempre haverá opositores porque consideram que as pessoas não podem dispor de sua vida pois ela só a Deus pertence. Os partidários da regulamentação lembram que, como no caso do aborto ou do casamento homossexual, o fato de que seja regulado não obriga ninguém a optar pela eutanásia.
Além das razões por motivos religiosos, existem objeções relacionadas com as possíveis consequências. Por exemplo, o temor de que a aplicação de uma lei da eutanásia tropece em uma ladeira escorregadia na qual as vítimas terminem sendo as pessoas mais vulneráveis. Que possam existir doentes que solicitem morrer não por causa de sua patologia, mas porque acham que incomodam ou pelas condições sociais adversas em que vivem. É um temor muito razoável, mas ao contrário dos anos 90, agora temos exemplos de regulamentação suficientemente amplos e prolongados, para poder comprovar se esses perigos se confirmaram ou não. Agora podemos ser mais objetivos na discussão.
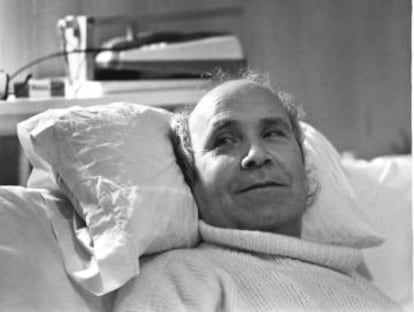
Paliativos melhores não podem garantir que um paciente não sofra e queira morrer
Hoje em dia, a eutanásia ou suicídio assistido estão regulamentados na Bélgica (2002), Holanda (2002), Luxemburgo (2008), Colômbia (2015, por uma resolução do Tribunal Constitucional) e nos Estados norte-americanos do Oregon (1997), Washington (2008), Montana (2008), Vermont (2013) e Califórnia (2015). No caso da Suíça, a eutanásia não foi regulamentada, mas o Código Penal não contempla castigo para quem ajudar o outro a morrer, desde que seja por razões altruístas. O Canadá foi o último país a regulamentar a eutanásia. No começo de março foi aprovada uma lei, obrigada por uma sentença do Supremo Tribunal que, em 2015, declarou inconstitucional penalizar a morte medicamente assistida.
Os requisitos para solicitá-la são parecidos em todas as legislações: sofrer uma doença terminal ou processo irreversível que cause um padecimento insuportável sem perspectivas de melhora. Que o doente expresse livre e reiteradamente sua vontade de morrer e que seu caso seja revisado por dois ou mais médicos. Em todas existem comitês de acompanhamento que analisam os casos a posteriori e emitem relatórios anuais.
A eutanásia precisa de uma deliberação informada, distante dos apriorismos e dos sectarismos ideológicos
Nos 15 anos transcorridos desde que a Bélgica regulamentou a eutanásia, 15.000 pessoas recorreram a esse procedimento. Embora o número de pedidos tenha aumentado ano após ano, eles continuam sendo baixos. Com uma população de 11,2 milhões de habitantes, em 2016 a eutanásia foi realizada em 2.025 doentes, apenas 3 a mais que em 2015. Em 2014 foi aprovada naquele país a eutanásia infantil com 70% de apoio dos belgas. Em 2015 só houve um caso: um garoto de 17 anos em fase terminal. O câncer é a causa mais habitual e a maioria dos doentes prefere morrer em casa. Curiosamente, há diferenças substanciais entre as duas nacionalidades do país. Enquanto Flandres registra uma taxa de eutanásia de 2,46% de todas mortes ocorridas (dados de 2014), na Valônia a taxa é de 0,94%. As diferenças culturais poderiam explicar essa assimetria.
A Holanda introduziu as primeiras mudanças legislativas em 1993. Depois de um problemático período de tolerância, decidiu regulamentar a eutanásia através de uma lei que entrou em vigor em 2002. Com quase 17 milhões de habitantes, em 2015 ela foi aplicada a 5.516 pacientes, o dobro de 2008. Aproximadamente a metade dos pedidos são rechaçados por não cumprirem os requisitos. De todos os casos autorizados, 109 sofriam de algum tipo de demência e 56, de alguma doença psiquiátrica. Os casos psiquiátricos costumam ser os mais problemáticos. Das 5.516 eutanásias praticadas, 4 foram consideradas irregulares pela Comissão de Controle e Vigilância da Eutanásia e foi aberta uma investigação.
Tanto a Holanda quanto a Bélgica permitem a eutanásia em menores. No primeiro país, a idade mínima para poder fazer o pedido é de 12 anos. A Bélgica não estabelece a idade mínima, mas exige comprovar um “sofrimento físico insuportável” e que “a morte a curto prazo seja algo inevitável”. A Holanda debate agora uma nova causa: o cansaço de viver.
Os temores sobre uma possível ladeira escorregadia não se confirmaram. As comissões encarregadas de revisar os casos garantem transparência e controle. Em 2007 foi publicada na revista Journal of Medical Ethics uma revisão dos estudos disponíveis, que analisam vários anos de aplicação da legislação na Holanda e no Oregon. Seus resultados mostram que não aconteceu um aumento da porcentagem de pedidos de eutanásia por parte de pessoas que poderiam ser consideradas em situação de vulnerabilidade.
Há quem afirme que se fosse possível garantir a todos os doentes bons cuidados paliativos, a eutanásia não seria necessária. Mas cuidados melhores não podem garantir que um paciente não sofra e queira morrer. A medicina paliativa não cobre nem todos os casos nem todos os tipos de sofrimento. Eutanásia e cuidados paliativos não são opções excludentes. Ao contrário. Aqueles que defendem a eutanásia reclamam ao mesmo tempo a garantia do acesso universal aos cuidados paliativos. Na verdade, entre os requisitos para autorizar a morte assistida deveria estar que o paciente tenha se beneficiado deles. O objetivo é evitar que uma pessoa queria morrer porque não foi bem cuidada.
No Brasil, a eutanásia é um crime mas ninguém sabe qual
No Brasil, o tema ainda é um tabu e sua discussão segue esquecida em forma de projetos de leis que não saem da gaveta. No Senado, por exemplo, um Projeto de Lei de 1996 que “autoriza a prática da morte sem dor em casos específicos” nunca foi à votação. Por outro lado, o novo Código Penal brasileiro define, pela primeira vez, a eutanásia como crime, mas o texto também está arquivado no Senado. Enquanto isso, a eutanásia é enquadrada nos crimes de homicídio, o que dificulta a compreensão sobre a pena que deve ser aplicada a esse delito.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.









































